- 8月 10, 2024
- 8月 6, 2025
風邪?扁桃炎?咽頭炎?違いと対処法を医師がわかりやすく解説

鼻炎?咽頭炎?扁桃炎?・・・全部「風邪」です。
「風邪」は鼻汁・鼻閉・喉の違和感/痛み・咳・痰などを起こす感染症で、多くの場合その原因はウイルスです。風邪は人から人へ、くしゃみや咳などに含まれるわずかな水しぶき(飛沫)とともにウイルスが排出されることで、これが他の人の粘膜に付着して感染します。
ひとくちに風邪といっても、炎症を起こした場所や範囲・程度によって症状は様々です。
飛沫を直接吸い込んだりしなくても、鼻水や唾液に触れたり、それらに汚染されたドアノブやテーブルなどに触れることによってウイルスが手に付着します。その手で食事をとったり鼻を触ることで体内にウイルスが入り込み、粘膜から感染します。
人は1時間に3.3回も顔を触るというデータがコロナ禍で発表されましたが、そういった何気ない動作で自らウイルスを感染させてしまうのです。家庭外では手指消毒やマスクなどでなんとかウイルスの侵入を防げますが、家庭内となると油断も生じるため、特に小さなお子さんや家族が風邪をひくと、どうしても他の家族も風邪をもらいがちとなります。
風邪について知識を深めることで、予防と治療に備えていきましょう。
風邪の症状
風邪の初期は鼻や喉(のど)周囲の粘膜から始まります。「鼻炎」ではさらさらした鼻水が出現します。花粉症がスギなどの花粉が原因の「アレルギー性鼻炎」であるのに対し、風邪はウイルスが原因の「感染性鼻炎」といえます。
喉の壁、口を開けた突き当たりとなり「咽頭」に炎症が及ぶと、粘膜が赤く炎症を起こし、違和感や痛みが出現します。炎症がより喉の奥へ進み、喉頭や声門に達すると咳や声がれなどの原因となります(喉頭炎)。のどの両脇に位置する口蓋扁桃が炎症を起こすと、白い膿が付着した左右の扁桃が確認できることがあります(扁桃炎)。
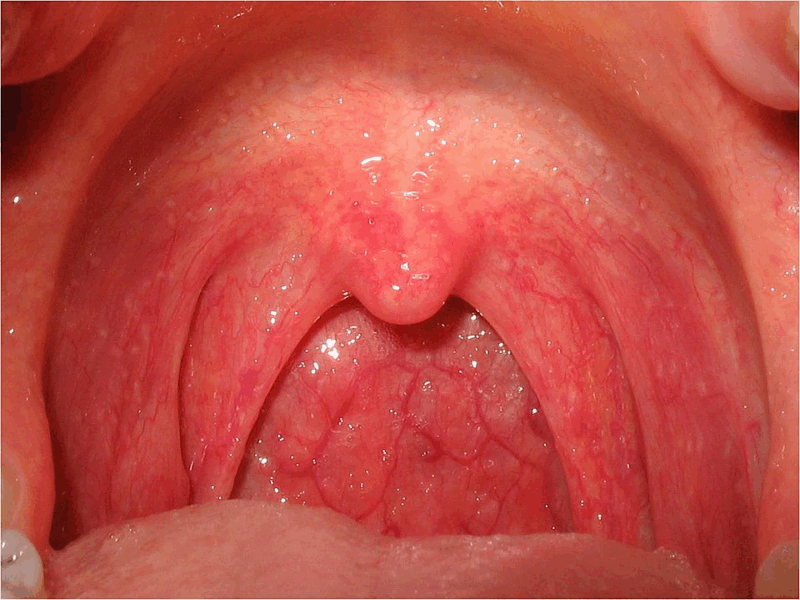
咽頭炎の画像(Wikipediaより)
正常な粘膜と比較して赤みが目立ちます
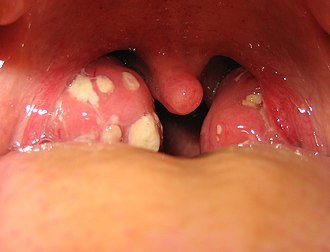
扁桃炎の画像(Wikipediaより)
扁桃は大きく、白い膿(白苔)が付着しています
風邪を引いた際に、なにか1つの症状ということは少なく、複数の症状が徐々に出現して合併するうようになります。それは一部の粘膜におきた炎症が隣接する周辺の粘膜に広がるためです。最初は鼻水だけだったのに1-2日後には「のどの痛み」や「咳」「痰」を自覚するようになります。
今回とりあげる「咽頭炎」や「扁桃炎」は、多くの場合は軽傷ですが、時に重症化するため、その診断と治療には慎重なアプローチが必要です。
原因となる病原体と感染経路
主な原因は以下の通りです:
ウイルス性:
- ライノウイルス(風邪の原因として最多 検査は保険適応なし)
- アデノウイルス(流行性角結膜炎、咽頭結膜熱=プール熱の原因 検査保険適応あり)
- エンテロウイルス(検査は保険適応なし)
- エプスタイン・バーウイルス(EBV)(血液検査は保険適応あり)
- インフルエンザウイルス(迅速検査の保険適応あり)
- パラインフルエンザウイルス(検査は保険適応なし)
- コロナウイルス(SARS-CoV-2を含む 迅速検査の保険適応あり) など
細菌性:
- A群β溶血性連鎖球菌(GAS, Streptococcus pyogenes)(迅速検査の保険適応あり)
- 黄色ブドウ球菌(Staphylococcus aureus)(培養検査は保険適応あり)
- インフルエンザ菌(Haemophilus influenzae)(培養検査は保険適応あり)
*インフルエンザ菌はインフルエンザウイルスとは名称が似ていますが別の病原体です。 - 肺炎球菌(Streptococcus pneumoniae)(培養検査は保険適応あり)
感染経路は主に飛沫感染ですが、直接接触や環境表面を介した間接接触でも伝播します。特に、学校や保育施設、家庭などの密閉された空間や集団生活において感染リスクが高まります。
症状と検査
症状:
- 発熱(お子さんでは大人よりも高熱が出やすい傾向にあります)
- のどの痛み、飲み込むときの痛み
- 全身倦怠感、体の痛み
- 首の両脇のリンパ節腫脹、圧痛
- 扁桃の腫大や白い膿の付着
迅速抗原検査:
溶連菌やインフルエンザ、COVID-19感染の迅速検査として実施され、数分で結果がでるためとても便利な検査です。ただし、病原体がいても検出されないといった「空振り=偽陰性」も少なくなく、検査で陽性(+)が確認された場合は診断は容易ですが、陰性(-)だった場合に必ずしも「その病原体はいない」ことの証明にはならないといった難しさもあります。そのため、家族がコロナを発症後に発熱した場合は、抗原検査が陰性であっても「状況的にコロナ感染症」と診断することもあります。
PCR検査:
一部の病原体では、その遺伝子を検出することで、抗原検査よりもより高い精度で診断が可能なものがあります。コロナ禍では市中のクリニックでもPCR検査を実施していた施設が多数ありましたが、現在ではその必要性も乏しくなり、またその他の病原体では通常PCR検査が必要となることは多くはありません。マイコプラズマ感染症やクラミジア感染症など、特殊な上気道炎で実施されることがありますが、通常は検査会社へ提出して検査を実施するため、経過がでるのに数日間かかります。
Centor Criteria(改訂McIsaac Score):
成人の「細菌性」咽頭炎・扁桃炎の可能性を評価するチェックリストです。以下の項目をチェックし、スコアに応じて抗原検査の実施や抗生物質治療の必要性を判断します。細菌には抗生物質は有効ですが、ウイルスには無効のため、抗生物質の是非を検討するために重要なチェックリストとして知られています。
- 38°C以上の発熱:1点
- 咳がない:1点
- 扁桃の腫大または膿の付着:1点
- 圧痛のある首のリンパ節の腫脹:1点
- 年齢 3-14歳:1点、15-44歳:0点、45歳以上:-1点
スコア 0-1:抗生物質不要
スコア 2-3:迅速検査を検討
スコア 4以上:抗生物質治療を考慮
治療
感染部位や症状で治療方針は大きく変わらず、ウイルス性か細菌性かによって治療薬が変わります。
ウイルス性感染:鼻汁が目立つケース
下記のような対症療法(解熱鎮痛薬、咳止め、去痰剤、漢方薬など)が主体
- 十分な水分摂取
- 適切な栄養摂取
- 解熱鎮痛剤(アセトアミノフェン、イブプロフェンなど)
- 局所療法(はちみつ、トローチ、ヴェポラッブなど)
細菌性感染:鼻汁や咳が乏しく熱のみ、または咽頭痛が激しいケース
- 抗生物質療法(迅速検査で溶連菌が検出された場合など)
- 第一選択:ペニシリン(10日間)
- ペニシリンアレルギーの場合:セファロスポリン系、マクロライド系、クリンダマイシンなど
- 対症療法の併用
保険適用となる薬剤はいくつかあるものの、対症療法としては劇的に有効なものはなく、自然治癒をまつしかないのが現実です。風邪の症状の中でも咳はとくに厄介で、咳止めもあまり効果が感じられません。いくつかの研究でハチミツ(1歳以上)やヴェポラッブの使用が風邪の咳を改善する可能性が示唆されています。また、感染性の鼻炎には花粉症などで用いられるアレルギー性鼻炎治療薬は有効ではないと考えられており、よい薬剤がありません。漢方薬である小青竜湯は風邪や花粉症の鼻炎に有効と考えられており、当院ではこちらの漢方をオススメしています。(ブログ「こどものかぜ」もご参照ください)
扁桃炎が更に悪化した場合、扁桃周囲炎となり非常に強い喉の痛みが出現するようになります。必要に応じて抗生物質を使用したり、状況によって(扁桃周囲炎など)一時的に強い抗炎症作用をもつステロイド剤の内服を併用することもあります。治療が功を奏さない場合は、首に膿が溜まってしまっている場合もあるため、首の造影CT検査や入院での点滴加療、時に膿を注射針で刺して膿を抜いたり、手術が必要となる場合もあります。強い痛みが持続する場合は痛み止めだけで我慢しすぎずに、一度内科や耳鼻科で診察をうけることをおすすめします。
合併症と予防
主な合併症:
- 扁桃周囲膿瘍
- 敗血症
- 深頸部感染(レミエール症候群)
- リウマチ熱(溶連菌感染後 抗菌薬治療で予防可能)
- 急性糸球体腎炎(溶連菌感染後 抗菌薬治療でも予防できない)
予防策:
- 手洗い、手指用毒など手指衛生の徹底
- マスク着用(発症している人が着用)
- 適切な栄養と休息
- 禁煙
- ワクチン接種(インフルエンザ、コロナ、肺炎球菌)
まとめ
風邪は誰もが生涯にかかる感染症で、多くの場合は何もせずに自然治癒が期待できます。しかし、飲み込めないほどの激しい痛みで脱水になってしまったり、喘息などの持病が悪化し呼吸困難となる場合もあるため、このような状況では適切な診断・治療が必要となります。一方で風邪の多くはウイルス感染症であるため、細菌をやっつける抗菌薬(抗生物質)は無効です。不適切な使用により、重症薬疹などの副作用や体内の善玉菌を殺してしまうなどのデメリットもあります。昨今では幼少期の抗菌薬使用が将来的なアレルギー疾患(喘息など)の発症を増やす可能性が指摘されています。
風邪をひいたら無理せずゆっくりやすみ、つらい症状があれば一度相談にいらしてください。
